)
Stoffwechsel
Blutzuckerwerte messen: dein roter Faden im ZahlenlabyrinthBlutzuckerwerte messen: dein roter Faden im Zahlenlabyrinth
Ein gemessener Blutzuckerwert ist nie nur eine Zahl, sondern steht immer in einem größeren Zusammenhang. Wenn du z.B. morgens misst, bevor du etwas gegessen oder getrunken hast (nüchtern), und dein Wert liegt bei 127 mg...
Kurz und knapp
Was du über Blutzuckerwerte und das richtige Messen wissen musst:
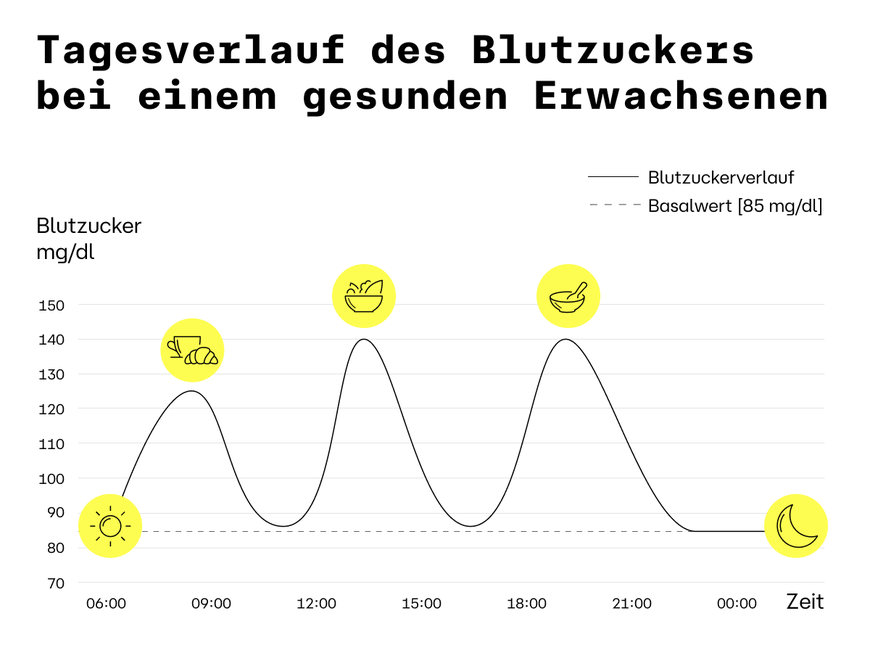
Der Blutzucker schwankt auch bei gesunden Erwachsenen im Tagesverlauf.1,2,3 Das ist völlig normal. Hast du z. B. etwas gegessen, steigt er. Wenn du Sport treibst, Stress hast oder gerade schläfst, kann das deinen Blutzucker ebenfalls verändern. Zudem können deine Hormone, dein Alter, bestimmte Medikamente und sogar die Jahreszeit eine Rolle spielen.
Bei gesunden Menschen kann der Körper solche Schwankungen problemlos ausgleichen. Bei Menschen mit Diabetes ist der Glukose-Stoffwechsel jedoch so stark aus dem Gleichgewicht geraten, dass ihre Blutzuckerwerte dauerhaft zu hoch liegen.
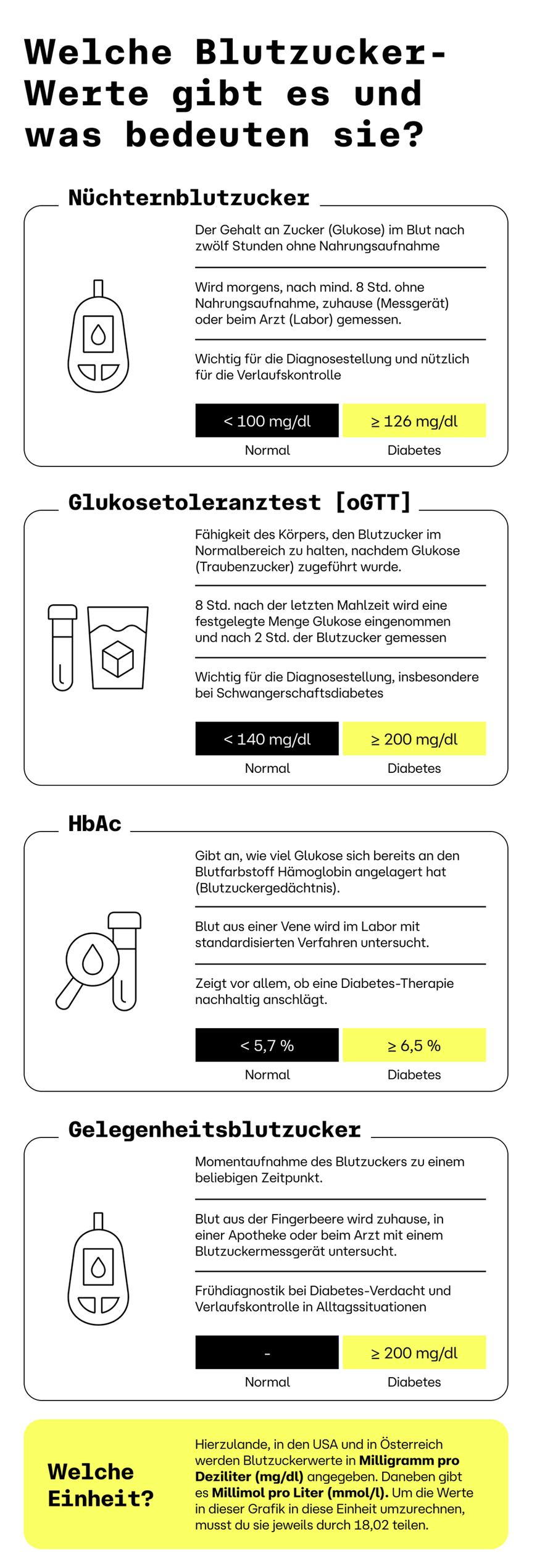
Viele Menschen sind jedoch unsicher, was genau „zu hoch“ bedeutet. Was ist ein „guter“ Wert – und was nicht? An diesen Referenzwerten kannst du dich orientieren:4 Dein Nüchternblutzucker (NBZ), also jener Wert, der gemessen werden kann, wenn du mindestens acht Stunden nichts gegessen und getrunken hast (außer Wasser), sollte nicht über 100 Milligramm (mg) pro Deziliter (dl) Blut liegen. Bei einem sogenannten Glukose-Toleranz-Test bei deiner Ärztin oder deinem Arzt, bei dem du eine festgelegte Menge Traubenzucker zu dir nimmst und zwei Stunden später dein Blutzucker gemessen wird, sollte dein Wert nicht über 140 mg/dl liegen. Dein Gelegenheitsblutzucker, also jener Wert, der spontan zu einem beliebigen Zeitpunkt gemessen werden kann, sollte zwischen 60 und 140 mg/dl liegen. Dein sogenannter HbA1c-Wert, der prozentual anzeigt, wie viel roter Blutfarbstoff (Hämoglobin) in deinen roten Blutkörperchen bereits „verzuckert“ (glykiert) wurde, quasi das Blutzucker-Gedächtnis, sollte unter 5,7 % liegen.
Moderne Messgeräte machen das Messen zwar technisch einfach, ersetzen aber nicht die Interpretation. Viele Betroffene messen regelmäßig, wissen aber nicht genau, was ihre Zahlen bedeuten. Andere messen gar nicht, weil sie unsicher sind, wie oft, wann oder ob überhaupt. Beides kann riskant sein. Vor allem eine problematische Überzuckerung (Hyperglykämie) oder Unterzuckerung (Hypoglykämie) kann dadurch übersehen werden.
Das bedeutet: Auch wenn du keine Beschwerden hast, die dafürsprechen, dass du eine Diabetes-Vorstufe (Prädiabetes) oder einen Typ-2-Diabetes hast (mehr dazu erfährst du in diesem Überblicksartikel), solltest du deine Blutzucker-Werte regelmäßig überprüfen lassen. Nutze dafür z.B. den „Gesundheits-Check-up“, den gesetzlich Versicherte ab dem 35. Lebensjahr alle drei Jahre erstattet bekommen.
Hat deine Ärztin oder dein Arzt bei dir einen Prädiabetes oder einen Diabetes festgestellt, wird es noch wichtiger, dass du deinen Blutzucker regelmäßig misst und deine Werte festhältst. Nur so kannst du erkennen, wie die Behandlung anschlägt, die du mit deiner Ärztin oder deinem Arzt besprochen hast. Nur so kannst du riskante Über- oder Unterzuckerungen vermeiden. Und nur so kann deine Ärztin oder dein Arzt die Therapie bei Bedarf anpassen, damit sie noch besser wirken kann.
Bei Menschen mit Diabetes, die bei der Blutzuckerkontrolle auf Hilfe angewiesen sind, z.B. Kinder mit Typ-1-Diabetes oder Pflegebedürftige mit Typ-2-Diabetes, sollten auch die Angehörigen (Partnerin oder Partner, Eltern, Geschwister) über die gemessenen Blutzuckerwerte und ihre Bedeutung Bescheid wissen. So können sie als Nicht-Betroffene unterstützen, motivieren und im Notfall rechtzeitig eingreifen.
Gemeinsam mit dem Digital Health Unternehmen XO Life bietet AAA-Pharma Menschen mit Diabetes die Smartphone-App briteTM als digitale Patientenbegleitung an. In der App kannst du deine Blutzucker-Werte ganz einfach speichern und bekommst viele hilfreiche Informationen rund um das Thema Diabetes.
Blutzuckerspiegel kurz erklärt: was genau misst man da eigentlich?Blutzuckerspiegel kurz erklärt: was genau misst man da eigentlich?
Blutzuckerspiegel kurz erklärt: was genau misst man da eigentlich?Blutzuckerspiegel kurz erklärt: was genau misst man da eigentlich?
Der Begriff „Blutzucker“ bezeichnet die Menge an Glukose (Traubenzucker) im Blut, also jenen Zucker, den dein Körper aus kohlenhydrathaltiger Nahrung gewinnt und den alle Zellen als schnellen Energielieferanten nutzen. Glukose wird über den Darm ins Blut aufgenommen und, mithilfe des Hormons Insulin, in die Körperzellen geschleust, wo sie verbrannt oder gespeichert wird.
Wann ist der Blutzucker zu hoch?
Der Blutzucker schwankt auch bei gesunden Menschen im Tagesverlauf.1,2,3 Hast du z.B. gerade etwas gegessen oder getrunken (außer Wasser), steigt er an, und zwar umso schneller und steiler, je müheloser dein Körper die Kohlenhydrate in der Nahrung verwerten kann. Auch deine Hormone und dein Lebensalter beeinflussen deinen Blutzucker. Fühlst du dich gestresst, treibst du Sport oder kommst du abends zur Ruhe, ändert sich dein Blutzucker ebenfalls. Doch ein gesunder Körper kann diese Schwankungen problemlos ausgleichen und abfedern.
Bei Diabetes gerät der körpereigene Glukose-Stoffwechsel jedoch immer stärker aus dem Gleichgewicht, weil das Hormon Insulin immer weniger wirkt (Typ-2-Diabetes) oder von zerstörten Zellen in der Bauchspeicheldrüse nicht mehr gebildet werden kann (Typ-1-Diabetes). Die Folge: Glukose (Traubenzucker), die normalerweise in den Körperzellen als Energieträger dient, „verzuckert“ (glykiert) das Blut.
Die nachfolgende Tabelle zeigt dir, welche Blutzuckerwerte noch unbedenklich sind (erste Spalte), wann ein sogenannter Prädiabetes und ein erhöhtes Diabetes-Risiko vorliegen (zweite Spalte) und bei welchen Werten Ärztinnen und Ärzte einen Typ-2-Diabetes diagnostizieren (dritte Spalte). Diese Werte gelten nicht nur in Deutschland, sondern auch in den USA und in vielen anderen Ländern.4,5
Kein Diabetes: Deine Zellen reagieren normal auf das Hormon Insulin, welches bedarfsgerecht von gesunden Beta-Zellen in der Bauchspeicheldrüse produziert wird. Es hilft dabei, Glukose zu den „Kraftwerken“ (Mitochondrien) in den Zellen zu schleusen, wo sie mithilfe von Sauerstoff aus der Atemluft „verbrannt“ wird. Dein Blutzucker zeigt nur die üblichen Schwankungen im Tagesverlauf, die dein Körper jedoch problemlos ausgleichen kann.
Erhöhtes Diabetes-Risiko (Prädiabetes): Insbesondere das Muskel- und das Fettgewebe reagiert bereits deutlich vermindert auf das Hormon Insulin (Insulinresistenz). Die Beta-Zellen können diesen Widerstand aber noch durch eine erhöhte Insulinproduktion ausgleichen, sodass der Blutzucker nur leicht ansteigt. Die Beta‑Zellen sind aber bereits überlastet und beginnen bei einigen Betroffenen langsam zu versagen.6,7
Typ-2-Diabetes: Die Beta-Zellen in der Bauchspeicheldrüse können den Widerstand der Zellen (Insulinresistenz) nicht mehr ausgleichen. Diese Dauerbelastung hat sie ausgelaugt. Dadurch nimmt wird immer weniger Insulin freigesetzt. Das vorhandene Insulin reicht nicht mehr aus, um den erhöhten Bedarf zu decken. Gleichzeitig ist die Glukoseaufnahme der Zellen stark vermindert. Die Leber produziert trotzdem weiterhin Glukose. Das Fettgewebe setzt vermehrt Fettsäuren frei, welche die Insulinwirkung zusätzlich stören. Die Blutzuckerwerte steigen gefährlich an.8
| Kein Diabetes | Erhöhtes Diabetes-Risiko (Prädiabetes) | Typ-2-Diabetes | |
|---|---|---|---|
| Nüchternblutzucker | < 100 mg/dl < 5,55 mmol/l | 100 bis <126 mg/dl 5,55 bis < 7,0 mmol/l | ≥ 126 mg/dl ≥ 7,0 mmol/l |
| Glukosetoleranz (nach 2 Stunden) | < 140 mg/dl < 7,8 mmol/l | 140 bis <-200 mg/dl 7,8 bis < 11,1 mmol/l | ≥ 200 mg/dl ≥ 11,1 mmol/dl |
| Gelegenheitsblutzucker | ≥ 200 mg/dl ≥ 11,1 mmol/l | ||
| HbA1c | < 5,7 % | 5,7 bis < 6,5 % | ≥ 6,5 % |
Quelle: Schwarz T. et al. (2024) DDG-Praxisempfehlung, Definition, Klassifikation, Diagnostik und Differenzialdiagnostik des Diabetes mellitus: Update 2024, Diabetol Stoffwechs 2024; 19: S125–S137. DOI: 10.1055/a-2312-0252
Überzuckerung (Hyperglykämie) und Unterzuckerung (Hypoglykämien)Überzuckerung (Hyperglykämie) und Unterzuckerung (Hypoglykämien)
Bei einem Prädiabetes (s. zweite Spalte in der Tabelle oben) kann der Blutzucker insbesondere nach kohlenhydratreichen Mahlzeiten über 140 mg/dl steigen und deutlich länger als bei Gesunden zu hoch bleiben. Dann sprechen Ärztinnen und Ärzte von einer Hyperglykämie (Überzuckerung). Auch bei einem Typ-2-Diabetes kann der Blutzucker, wenn er nicht konsequent behandelt wird, nach den Mahlzeiten (postprandial) gefährlich ansteigen und zu lange zu hoch bleiben. Im weiteren Verlauf kann bei Typ-2-Diabetes dann auch der Nüchternblutzucker über 100 mg/dl und damit dauerhaft hoch liegen.
Typische Anzeichen einer Überzuckerung (Hyperglykämie)
Starker Durst (Polydipsie)
Häufiges Wasserlassen (Polyurie)
Müdigkeit, Abgeschlagenheit
Verschwommenes Sehen
Trockene Haut, trockener Mund
Kopfschmerzen
Bei Menschen mit einer Diabetes-Vorstufe (Prädiabetes) kann es darüber hinaus zu einer reaktiven Unterzuckerung (Hypoglykämie). Etwa 3–4 Stunden nach einer kohlenhydrat- oder glukosereichen Mahlzeit kann der Blutzucker stärker absinken als nötig (unter 72 mg/dl) , weil (zu) viel Insulin ausgeschüttet wurde. Das kann Schwindel, Heißhunger oder Zittern verursachen (siehe unten), ist aber in den meisten Fällen nicht gefährlich.
Allerdings können solche reaktiven Unterzuckerungen ein Frühwarnzeichen für einen späteren Diabetes sein. Deshalb sollte in diesen Fällen auf glukose- und traubenzuckerhaltige Getränke und Gerichte verzichtet und (zu) große Mahlzeiten sollten durch kleinere, häufigere Zwischenmahlzeiten ersetzt werden.9
Bei einem Typ‑2‑Diabetes entstehen Unterzuckerungen (Hypoglykämien) in der Regel nicht durch die Krankheit selbst, sondern sie können im Rahmen der Behandlung auftreten. Zu hoch dosierte Medikamente wie Sulfonylharnstoffe oder Insulinspritzen können den Blutzucker zu stark senken. Ohne Medikamente ist eine Unterzuckerung bei Typ‑2‑Diabetes dagegen selten.
Typische Anzeichen einer Unterzuckerung (Hypoglykämie):
Heißhunger
Zittern
Schwitzen
Herzklopfen / Herzrasen
Nervosität, innere Unruhe
Konzentrationsstörungen
Auf diese Blutzucker-Messwerte kommt es anAuf diese Blutzucker-Messwerte kommt es an
Auf diese Blutzucker-Messwerte kommt es anAuf diese Blutzucker-Messwerte kommt es an
Wenn du älter als 45 bist und deine Blutzuckerwerte noch nicht kontrolliert wurden, solltest du das auf jeden Fall zeitnah nachholen. Das kann z. B. deine Hausärztin oder dein Hausarzt machen. Lass am besten auch gleich deinen Blutdruck und deine Blutfettwerte checken. Wenn alle Messungen okay sind, genügt es, wenn du alle drei Jahren wieder zum Gesundheits-Check-up gehst.
Indem du dich weiter gesund ernährst, nicht rauchst, wenig Alkohol trinkst und regelmäßig körperlich aktiv bist (ideal sind etwa 20 Minuten am Tag), kannst du dein Typ-2-Diabetes-Risiko selbst am besten niedrig halten. Achte aber auch darauf, ob du Beschwerden hast, die durch zu hohe Blutzuckerwerte ausgelöst werden können.
Mögliche Beschwerden bei leicht erhöhten Blutzuckerwerten:
Heißhungerattacken
Schwäche- und Müdigkeitsgefühl
Gewichtsverlust
erhöhte Infektanfälligkeit
Derartige Beschwerden können dafürsprechen, dass mit deinem Glukose-Stoffwechsel doch etwas nicht stimmt. Sie sind aber leider so unspezifisch, dass auch andere Erkrankungen dahinterstecken können. Sprich auf jeden Fall so bald wie möglich mit deiner (Haus-)Ärztin oder deinem Haus-)Arzt darüber und lass deine Werte einmal überprüfen.
Dabei kommt es vor allem auf diese vier Messwerte an:
den Nüchternblutzucker
die Glukosetoleranz und
den HbA1c-Wert
den Gelegenheitsblutzucker
Der NüchternblutzuckerDer Nüchternblutzucker
Als Nüchternblutzucker oder Nüchternglukose wird der Gehalt an Zucker im Blut nach 8–12 Stunden ohne Nahrungsaufnahme bezeichnet. Dieser Wert sollte bei einem gesunden Erwachsenen unter 100 mg/dl liegen. Er wird in der Regel morgens, nach einer Nacht ohne Essen und ohne kalorienhaltige Getränke gemessen. Das kannst du entweder selbst zuhause mit kapillarem Blut aus der Fingerspitze (Fingerbeere) und deinem eigenen Blutzuckermessgerät machen oder, du lässt dir bei deiner Ärztin oder deinem Arzt venöses Blut abnehmen, welches dann im Labor untersucht wird. Ein erhöhter Nüchternblutzucker zeigt, dass dein Körper bereits im Nüchternzustand einige Probleme hat, den Blutzuckerspiegel zu regulieren.
Gut zu wissen: Es kann einen Unterschied machen, ob Blutzuckerwerte mit venösem oder kapillärem Blut bestimmt werden. Das Venöse Blut aus der Armvene spiegelt, vereinfacht gesagt, die Zusammensetzung des Blutes wider, das bereits durch verschiedene Gewebe geflossen ist. Das kapilläre Blut aus der Fingerbeere ähnelt eher deinem arteriellen Blut, also Blut, dass aus einem Blutgefäß entnommen wird, durch das sauerstoffreiches Blut fließt.
Kapilläres kann etwas höhere Blutzuckerwerte als venöses Blut zeigen. Beim Nüchternblutzucker sind Unterschiede meist gering (unter 10 mg/dl). Wird der Blutzucker nach dem Essen gemessen, kann der Unterschied zwischen venösem und kapillärem Blut größer sein (bis zu 20 mg/dl und höher). Für die medizinische Diagnose (z.B. Prädiabetes oder Diabetes) wird daher venöses Blut im Labor bevorzugt, während die Selbstkontrolle zu Hause mit kapillärem Blut erfolgt.
Die GlukosetoleranzDie Glukosetoleranz
Als Glukosetoleranz bezeichnen Ärztinnen und Ärzte die Fähigkeit des Körpers, den Blutzuckerspiegel im Normbereich zu halten, nachdem eine Patientin oder ein Patient nüchtern (mindestens 8 Stunden nach der letzten Mahlzeit) eine bestimmte Menge Traubenzucker zu sich genommen hat. Zwei Stunden später sollte der Blutzuckerspiegel auf jeden Fall unter 140 mg/dl liegen. Allerdings wird die Aussagekraft der Glukosetoleranz von immer mehr Fachgesellschaften infrage gestellt. Sie bevorzugen den HbA1c-Wert (siehe unten).
Der orale Glukosetoleranztest (OGTT) wird unter Aufsicht in einer Arztpraxis oder einer Klinik durchgeführt. Zunächst wird dein Nüchternblutzucker gemessen (siehe oben). Danach trinkst du die Glukose-Wasser-Mischung. Zwei Stunden später wird dir erneut venöses Blut abgenommen und dein Blutzucker bestimmt. Mit dem OGTT können Ärztinnen und Ärzte erkennen, ob dein Körper bereits übermäßig lange braucht, um den Zucker (Glukose) abzubauen. Wäre das bei dir der Fall, wäre das ein Frühindikator für Prädiabetes.
Der HbA1c-WertDer HbA1c-Wert
Das sogenannte Blutzuckergedächtnis gibt an, wie viel Blutzucker sich bereits chemisch an den roten Blutfarbstoff Hämoglobin angelagert hat. Diese „Verzuckerung“ findet in den roten Blutkörperchen (Erythrozyten) statt, in denen sich das Hämoglobin für den Sauerstofftransport befindet.
Das heißt: Je höher der Blutzuckerspiegel liegt und je länger zu hohe Blutzuckerspiegel andauern, umso höher ist der HbA1c-Wert. Er zeigt den durchschnittlichen Blutzuckerspiegel der letzten 8 – 12 Wochen an.10 Idealerweise sollte er unter 5,7 % liegen.
Der HbA1c-Wert kann jederzeit und unabhängig vom Essen bestimmt werden. Dafür wird dir in einer Arztpraxis oder in einer Klinik venöses Blut abgenommen und in einem Labor untersucht. Der große Vorteil: HbA1c-Werte zeigen nicht bloß eine Momentaufnahme, sondern eignen sich dafür, einen langfristigen Verlauf zu dokumentieren. So kann u. a. besser kontrolliert werden, ob eine Behandlung bei Diabetes anschlägt oder angepasst werden muss.
Gelegenheitsblutzucker (GPG)Gelegenheitsblutzucker (GPG)
Der Gelegenheitsblutzucker (randomisierte Blutzuckermessung) ist ein nicht-nüchterner Blutzuckerwert, der zu einem beliebigen Zeitpunkt im Tagesverlauf gemessen wird, unabhängig davon, ob oder wann vorher gegessen wurde. Der GPG ist also quasi eine Momentaufnahme des Blutzuckerspiegels, ist aber nicht so genau wie der Nüchternblutzucker oder der Langzeitwert HbA1C.
Deinen GPG kannst du zu Hause mit kapillärem Blut aus der Fingerspitze mit deinem eigenen Blutzucker-Messgerät bestimmen oder, du bekommst bei deiner Ärztin oder deinem Arzt venöses Blut abgenommen und dein GPG wird im Labor bestimmt. Das wird insbesondere dann gemacht, wenn du in der Praxis Beschwerden wie starken Durst, häufiges Wasserlassen oder Müdigkeit schilderst, die dafürsprechen können, dass du Diabetes hast. Liegt dein GPG unter 140 mg/dl, besteht noch kein Handlungsbedarf. Bei Menschen, die einen GPG über 200 mg/dl und typische Beschwerden wie starken Durst, häufiges Wasserlassen, Müdigkeit und/oder Gewichtsverlust haben, darf dagegen sofort die Diagnose Diabetes gestellt werden.
Blutzuckerwerte richtig umrechnenBlutzuckerwerte richtig umrechnen
Hierzulande, aber auch in den USA oder in Österreich werden Blutzuckerwerte meist in der Einheit Milligramm pro Deziliter mg/dl angegeben. In der Forschung, aber auch in Ländern wie Kanada, Großbritannien oder in der Schweiz ist dagegen die Einheit Millimol pro Liter mmol/l gebräuchlich. Es ist aber gar nicht so schwer, die Werte richtig umzurechnen. Wir erklären dir, wie das geht:
| mg/dl | mmol/l |
|---|---|
| Milligramm pro Deziliter Millimol pro Liter | mg/dl geteilt durch 18,02 ergibt mmol/l Beispiel: 110 mg/dl = 6,1 mmol/l |
| Millimol pro Liter Milligramm pro Deziliter | mmol/l multipliziert mit 18,02 ergibt mg/dl Beispiel: 5,0 mmol/l = 90,1 mg/dl |
Blutzucker-Zielwerte: Was deine Behandlung erreichen sollBlutzucker-Zielwerte: Was deine Behandlung erreichen soll
Blutzucker-Zielwerte: Was deine Behandlung erreichen sollBlutzucker-Zielwerte: Was deine Behandlung erreichen soll
Die verschiedenen Blutzucker-Werte dienen jedoch nicht nur dazu, z. B. einen Typ-2-Diabetes sicher zu diagnostizieren (mehr dazu erfährst du in diesem Artikel), sondern sie spielen auch eine wichtige Rolle bei der anschließenden Therapie. Natürlich geht es immer darum, deinen Glukose-Stoffwechsel wieder ins Gleichgewicht zu bringen. Aber den einen perfekten Blutzucker-Wert, den alle Menschen mit Typ-2-Diabetes durch die Behandlung erreichen sollen, den gibt es so nicht.
Vielmehr wirst du dir gemeinsam mit deiner Ärztin oder deinem Arzt deine ganz persönliche Situation anschauen:
Wie alt bist du?
Hast du (starkes) Übergewicht?
Wie stark ist dein Glukose-Stoffwechsel aus der Balance geraten?
Hat der Diabetes bei dir bereits zu Folgeschäden an den Nerven und/oder den Blutgefäßen geführt
Leidest du unter weiteren (chronischen) Krankheiten, z. B. einer Herzschwäche11?
Sind deine Blutfett- und deine Blutdruckwerte auch zu hoch?
Wie gut bist du in der Lage und wie ausgeprägt ist deine Motivation, deine Ernährung dauerhaft umzustellen und mehr körperliche Aktivität (Bewegung, Sport) in deinen Alltag zu integrieren?
Die Antworten auf all diese Fragen fließen in die Entscheidung mit ein, welche Behandlungsbausteine für dich am besten geeignet sind. Außerdem wird deine Ärztin oder dein Arzt mit dir über sogenannte Zielkorridore sprechen. Damit sind, vereinfacht gesagt, Bereiche zwischen zwei Werten gemeint, z. B. einem etwas höheren und einem etwas niedrigeren Nüchternblutzucker, die du mit der Behandlung in einer bestimmten Zeit erreichen sollst. Die folgende Tabelle gibt dir einen Überblick, welche Zielkorridore in der Therapie des Typ-2-Diabetes angestrebt werden.12
Zielkorridore für die Diabetes-BehandlungZielkorridore für die Diabetes-Behandlung
| Blutzucker-Messwert | Zielkorridor |
|---|---|
| Nüchternblutzucker (venöses Blut) | 100 – 125 mg/dl (5,6 – 6,9 mmol/l) |
| Blutzucker (venöses Blut) 1–2 Stunden nach dem Essen | 140 – 199 mg/dl (7,8 – 11,0 mmol/l) |
| HbA1c („Blutzucker-Gedächtnis“) • Bei älteren Menschen mit weiteren Erkrankungen • Bei Medikamenten ohne Unterzuckerungsrisiko | 6,5 – 7,5% unter 8,0% (seltener < 8,5%) unter 6,5% |
| Gewichtsabnahme bei Übergewicht • Bei Body-Mass-Index (BMI) von 27 bis 35 kg/m2 • Bei Body-Mass-Index (BMI) über 35 kg/m2 | mehr als 5% Gewichtsabnahme mehr als 10% Gewichtsabnahme |
| Blutdruck Bei Betroffenen unter 65 (systolischer/oberer Wert) • Bei Betroffenen über 65 (systolischer/oberer Wert) • Diastolischer/unterer Wert für beide Gruppen | 120 – 129 mmHg 130 – 140 mmHg unter 80 mmHg |
Die sogenannte Basistherapie ist und bleibt immer der erste Schritt bei der Behandlung eines Typ-2-Diabetes. Damit ist gemeint, dass du deine Ernährung umstellst und mehr körperliche Aktivität (Sport und Bewegung) in deinen Alltag einbaust. Keine Sorge, dass musst du nicht allein schaffen. Du wirst von deiner Ärztin oder deinem Arzt eine Diabetes-Schulung angeboten bekommen.12
Darauf solltest du bei deiner Ernährung achten:12
Verzichte so weit wie möglich auf hoch verarbeitete Lebensmittel und Fertigprodukte
Vermeide große Mengen Haushaltszucker und Fruchtzucker
Trink so selten wie möglich Getränke, die Zuckeralkohole (z. B. Sorbit oder Xylit) enthalten
Bevorzuge kohlenhydrathaltige Lebensmittel mit hohem Ballaststoffanteil (z. B. Vollkornprodukte)
Wenn du eine Frau bist: Trink nicht mehr als 10 Gramm Alkohol am Tag (1 kleines Bier oder 1 Glas Wein). Wenn du ein Mann bist: Trink nicht mehr als 20 Gramm Alkohol am Tag (1 großes Bier oder 2 Gläser Wein). Verzichte nach Möglichkeit an mehreren Tagen in der Woche ganz auf Alkohol.
Vermeide fetthaltige Lebensmittel (z. B. fettes Fleisch, Wurstwaren, fetter Käse, fettige Backwaren, Fast Food, Sahne, Schokolade, Chips usw.).
Ernähre dich überwiegend mediterran (Mittelmeer-Diät). Ersetze also z. B. Fleisch durch Fisch und verwende regelmäßig pflanzliche Öle (z. B. Olivenöl), Nüsse, Hülsenfrüchte und Samen.
Darauf solltest du bei deiner körperlichen Aktivität achten12:
Besprich mit deiner Ärztin oder deinem Arzt, welche Sportart(en) für dich am besten geeignet sind.
Kombiniere am besten Ausdauertraining mit Krafttraining, um deine Muskulatur aufzubauen und zu erhalten.
Komm mindestens 150 Minuten in der Woche so in Bewegung, dass du ins Schwitzen kommst (mittlere Intensität).
Trainiere auch deine Geschicklichkeit, deine Reaktionsfähigkeit, Koordination und Gelenkigkeit.
Manchen Menschen mit Typ-2-Diabetes gelingt es, bereits mit diesen Maßnahmen (Basistherapie) ihren Glukose-Stoffwechsel wieder zu stabilisieren und die Zielkorridore (siehe oben), die sie mit ihrer Ärztin oder ihren Arzt zuvor vereinbart haben, zu erreichen.
Reicht die Basistherapie dafür allein nicht aus, kommen blutzuckersenkende Medikamente, z. B. Metformin, dazu. Wirken auch diese bei einem Typ-2-Diabetes nicht ausreichend, beginnt die Insulin-Therapie. Seine Blutzucker-Werte im Blick zu behalten und regelmäßig zu messen, bleibt jedoch bei allen Behandlungsbausteinen wichtig.
Messen hilft, den Diabetes zu verstehenMessen hilft, den Diabetes zu verstehen
Den eigenen Blutzuckerspiegel stets im Blick zu haben, ist für Menschen mit Diabetes entscheidend. Gerade am Anfang, nach Diagnose, solltest du deinen Blutzucker mehrmals am Tag messen und dir die Werte aufschreiben oder in einer dafür geeigneten Smartphone-App speichern, um ein feineres Gespür für „deinen“ Diabetes zu bekommen.
Wie wirken sich z. B. deine Ernährungsumstellung und dein Sportprogramm auf deinen Glukose-Stoffwechsel aus? Was passiert, wenn du dein(e) Medikament(e) eingenommen hast? Wie weit bist du noch von dem Zielkorridor entfernt, den du mit deiner Ärztin oder deinem Arzt vereinbart hast? Hast du genug Insulineinheiten (IE) vor einem besonderen Anlass (z. B. Geburtstagsfeier) gespritzt? All diese Fragen kannst du viel leichter beantworten, wenn du deinen Blutzucker regelmäßig misst. Besprich auch mit deiner Ärztin oder deinem Arzt, wie oft du messen solltest.
Gut zu wissen: Brot- und Insulineinheiten
Eine Broteinheit (1 BE) sind etwa 12 Gramm verwertbare Kohlenhydrate, die den Blutzucker am stärksten beeinflussen.13 Ein Weizenbrötchen hat z. B. etwa 2 BE. Der BE- oder Insulinfaktor gibt an, wie viele Insulineinheiten (IE) du brauchst, um den Blutzucker nach einer bestimmten Anzahl Broteinheiten wieder auf den Ausgangswert vor der Mahlzeit zu senken. Beispiel: Du isst 1 BE, spritzt 1 IE Insulin und dein Blutzucker liegt zwei Stunden später noch zu hoch. Das bedeutet: 1 IE war zu wenig. 1,5 IE sind vermutlich besser. Besprich mit deiner Ärztin oder deinem Arzt, wie dir diese Maße im Alltag helfen können. Auch in deiner Diabetes-Schulung wirst du noch mehr dazu erfahren.
Den Blutzucker richtig bei sich selbst messenDen Blutzucker richtig bei sich selbst messen
Den Blutzucker richtig bei sich selbst messenDen Blutzucker richtig bei sich selbst messen
Dafür gibt es inzwischen zahlreiche moderne Blutzuckermessgeräte, die leicht zu bedienen sind und mit denen du deine Werte jederzeit mühelos erfassen kannst.14 Die Geräte sind auch in der Lage, deine Werte über einen längeren Zeitraum zu speichern. Dadurch kannst du selbst und deine Ärztin oder dein Arzt auch nachvollziehen, wie sich deine Blutzucker-Werte im Laufe der Zeit entwickelt haben.
Ein positiver Verlauf spricht dafür, dass deine Behandlung anschlägt und du medikamentös richtig „eingestellt“ bist. Zeigt der Verlauf noch zu viele Schwankungen, kann deine Therapie noch weiter angepasst werden.
Anleitung zum Blutzuckermessen im AlltagAnleitung zum Blutzuckermessen im Alltag
1. Vorbereitung
Hände gründlich mit Seife waschen und Seife gründlich abspülen.
Gut abtrocknen (Feuchtigkeit kann das Ergebnis verfälschen)
Teststreifen in das Gerät einlegen (auf das Haltbarkeitsdatum achten)
Lanzette neu einsetzen, für hygienische und schmerzfreie Anwendung
2. Richtiger Zeitpunkt (je nach Behandlung und ärztlicher Empfehlung):
Vor dem Frühstück (nüchtern): Basiswert/Leberzucker
Vor den Mahlzeiten: Ausgangswert
1–2 Stunden nach dem Essen: Glukoseverwertung
Vor dem Schlafen: nächtliche Kontrolle
Bei Symptomen oder Sport: Über- oder Unterzucker, Schwankungen
3. Durchführung
Seitliche Fingerkuppe (nicht Fingerspitze) wählen
Bluttropfen sanft ohne Druck entnehmen und auf den Teststreifen geben
Wert notieren oder automatisch speichern
4. Genaue Dokumentation (sofern nicht automatisch gespeichert):
Datum & Uhrzeit
Bezug zur Mahlzeit (z. B. „nüchtern“, „2 Std. nach Mittagessen“)
Besonderheiten, z. B. Sport, Krankheit, ungewohnte Ernährung, Medikamente
Unser Service für dich
Wir haben ein Diabetes-Tagebuch zusammengestellt, in dem du deine Blutzuckerwerte schriftlich festhalten kannst. Außerdem findest du darin nützliche Informationen, die dich bei deiner Blutzucker-Kontrolle unterstützen können. Du kannst das Diabetes-Tagebuch einfach als PDF herunterladen und ausdrucken (du benötigst ein Programm, das PDF-Dateien öffnen kann).
Diabetes-Tagebuch: was sollte dokumentiert werden?Diabetes-Tagebuch: was sollte dokumentiert werden?
Diabetes-Tagebuch: was sollte dokumentiert werden?Diabetes-Tagebuch: was sollte dokumentiert werden?
Ein gutes Blutzuckertagebuch ist mehr als eine Zahlenliste. Um Zusammenhänge zu erkennen, lohnt es sich, folgende Punkte regelmäßig in einem Diabetes-Tagebuch festzuhalten:
Messzeitpunkt (z. B. nüchtern, vor/nach dem Essen, vor dem Schlafen)
Blutzuckerwert (in mg/dl oder mmol/l)
Insulindosis (Art und Menge des gespritzten Insulins)
Kohlenhydratmenge der Mahlzeit (z. B. in Broteinheiten, BE)
Bewegung (Art, Dauer, Intensität)
Besondere Ereignisse (z. B. Infekt, Stress, Hypo-Symptome, starke Emotionen)
Einnahme weiterer Medikamente oder Alkohol
Je vollständiger diese Angaben, desto besser kannst du Rückschlüsse ziehen – etwa bei wiederkehrenden Unterzuckerungen nach dem Abendessen oder zu hohen Werten am frühen Morgen.
Wann und wie häufig solltest du deinen Blutzucker messen?Wann und wie häufig solltest du deinen Blutzucker messen?
Das hängt vor allem davon ab, welcher Diabetes-Typ bei dir vorliegt und wie deine Therapie aussieht. Folgende Empfehlungen gelten für Menschen mit Typ-2-Diabetes (wenn du Typ-1-Diabetikerin oder Typ-1-Diabetiker bist, frag am besten deine Ärztin oder deinen Arzt, wie häufig du deinen Blutzucker messen sollst):15
Typ-2-Diabetes ohne Risiko für Unterzuckerung (Hypoglykämie) und blutzuckersenkende Medikamente (orale Therapie):
Miss deinen Blutzucker bei Bedarf, d.h., bei besonderen Situationen (Sport, Krankheit, längere Autofahrten), bei Beschwerden, die dafürsprechen, dass dein Blutzucker zu hoch oder zu niedrig ist oder, wenn du Schwierigkeiten hast, deine Therapieziele zu erreichen. Faustregel: Du brauchst für drei Monaten (pro Quartal) etwa 50 Teststreifen.
Typ-2-Diabetes mit Risiko für Unterzuckerung (Hypoglykämie) und blutzuckersenkende Medikamente (orale Therapie):
Miss deinen Blutzucker mindestens 2-mal pro Woche. Am besten ist es, wenn du ihn 1-mal pro Woche nüchtern und 1-mal pro Woche vor dem Schlafengehen misst. Zusätzlich solltest du ihn alle 2 – 3 Wochen nachts (zwischen 2 und 4 Uhr) und bei Bedarf in besonderen Situationen (Hypoglykämie-Verdacht, Sport, Krankheit, vor langen Autofahrten) messen. Faustregel: Du brauchst für drei Monate (pro Quartal) mindestens 50 Teststreifen.
Typ-2-Diabetes und konventionelle Insulintherapie:
Miss deinen Blutzucker täglich vor jeder Mahlzeit/vor dem Spritzen. Alle 2 – 3 Wochen solltest du ihn auch nachts (zwischen 2 und 4 Uhr) und bei Bedarf in besonderen Situationen (Hypoglykämie-Verdacht, Sport, Krankheit, vor langen Autofahrten) messen. Faustregel: Du braucht für drei Monate (pro Quartal) mindestens 250 Teststreifen.
Typ-2-Diabetes und intensive Insulintherapie:
Miss deinen Blutzucker mindestens 4-mal täglich, am besten vor und nach den Mahlzeiten und vor dem Schlafengehen. Alle 2 – 3 Wochen solltest du ihn auch nachts (zwischen 2 und 4 Uhr) und bei Bedarf in besonderen Situationen (Hypoglykämie-Verdacht, Sport, Krankheit, vor langen Autofahrten) messen. Faustregel: Du brauchst für drei Monate (pro Quartal) mindestens 500 Teststreifen.
Analog oder digital: Möglichkeiten der DokumentationAnalog oder digital: Möglichkeiten der Dokumentation
Viele Menschen mit Diabetes nutzen klassische Blutzuckertagebücher, kleine Hefte, in denen sie ihre Werte handschriftlich notieren. Diese Methode funktioniert gut, wenn du gern analog arbeitest und deine Werte „schwarz auf weiß“ vorliegen haben möchtest.
Digitale Lösungen bieten jedoch klare Vorteile:
Automatische Datenerfassung durch smarte Blutzuckermessgeräte
Diagramme, Tagesprofile und Wochenverläufe auf Knopfdruck
Exportfunktion für die Weitergabe an deine Ärztin und deinen Arzt
Erinnerungsfunktionen zur regelmäßigen Messung
Möglichkeit, Korrektur- und BE-Faktoren direkt einzugeben
Shilo, S., Keshet, A., Rossman, H. et al. Continuous glucose monitoring and intrapersonal variability in fasting glucose. Nat Med 30, 1424–1431 (2024). https://doi.org/10.1038/s41591-024-02908-9
Stenvers DJ, Scheer FAJL, Schrauwen P, la Fleur SE, Kalsbeek A. Circadian clocks and insulin resistance. Nat Rev Endocrinol. 2019 Feb;15(2):75-89. doi: 10.1038/s41574-018-0122-1. PMID: 30531917.
Poggiogalle E, Jamshed H, Peterson CM. Circadian regulation of glucose, lipid, and energy metabolism in humans. Metabolism. 2018 Jul;84:11-27. doi: 10.1016/j.metabol.2017.11.017. https://pmc.ncbi.nlm.nih.gov/articles/PMC5995632/pdf/nihms933398.pdf
Nuha A. ElSayed, Grazia Aleppo, Vanita R. Aroda, Raveendhara R. Bannuru, Florence M. Brown, Dennis Bruemmer, Billy S. Collins, Jason L. Gaglia, Marisa E. Hilliard, Diana Isaacs, Eric L. Johnson, Scott Kahan, Kamlesh Khunti, Jose Leon, Sarah K. Lyons, Mary Lou Perry, Priya Prahalad, Richard E. Pratley, Jane Jeffrie Seley, Robert C. Stanton, Robert A. Gabbay, American Diabetes Association; 2. Classification and Diagnosis of Diabetes: Standards of Care in Diabetes—2023. Diabetes Care 1 January 2023; 46 (Supplement_1): S19–S40. https://doi.org/10.2337/dc23-S002, https://diabetesjournals.org/care/article-pdf/46/Supplement_1/S19/726459/dc23s002.pdf
Schwarz T. et al., Definition, Klassifikation, Diagnostik und Differenzialdiagnostik des Diabetes mellitus: Update 2024, Diabetol Stoffwechs 2024; 19: S125–S137. DOI: 10.1055/a-2312-0252, https://www.ddg.info/fileadmin/user_upload/DuS_2024_S02_Praxisempfehlungen_Schwarz_Definition.pdf
Tabák, A. G., et al. (2012). Prediabetes: A high-risk state for diabetes development. The Lancet, 379(9833), 2279–2290.
DeFronzo, R. A. (2009). From the triumvirate to the ominous octet: A new paradigm for the treatment of type 2 diabetes mellitus. Diabetes, 58(4), 773–795.
Kahn SE, Cooper ME, Del Prato S. Pathophysiology and treatment of type 2 diabetes: perspectives on the past, present, and future. Lancet. 2014 Mar 22;383(9922):1068-83. doi: 10.1016/S0140-6736(13)62154-6 https://pmc.ncbi.nlm.nih.gov/articles/PMC4226760/pdf/nihms636192.pdf
Beltran Del Rio M, Tiwari M, Amodu LI, Cagliani J, Rodriguez Rilo HL. Glycated Hemoglobin, Plasma Glucose, and Erythrocyte Aging. J Diabetes Sci Technol. 2016 Nov 1;10(6):1303-1307. doi: 10.1177/1932296816659885 https://pmc.ncbi.nlm.nih.gov/articles/PMC5094338/pdf/10.1177_1932296816659885.pdf
Rosano GM, Vitale C, Seferovic P. Heart Failure in Patients with Diabetes Mellitus. Card Fail Rev. 2017 Apr;3(1):52-55. doi: 10.15420/cfr.2016:20:2 https://pmc.ncbi.nlm.nih.gov/articles/PMC5494155/pdf/cfr-03-52.pdf
Gallwitz B. et al., Therapie des Typ-2-Diabetes, Diabetol Stoffwechs 2024; 19: S186–S202. DOI: 10.1055/a-2312-0315, https://www.ddg.info/fileadmin/user_upload/DuS_2024_S02_Praxisempfehlungen_Gallwitz_TherapieTyp-2.pdf
https://www.diabetesde.org/broteinheiten-bzw-kohlenhydrateinheiten-ke-berechnen
King, F. et al. (2018) A Review of Blood Glucose Monitor Accuracy. Diabetes Technology & Therapeutics, 843-856, https://www.liebertpub.com/doi/abs/10.1089/dia.2018.0232
Schlüter S. et al., Glukosemessung und -kontrolle bei Patienten mit Typ-1- oder Typ-2-Diabetes, Diabetol Stoffwechs 2024; 19: S138–S154. DOI: 10.1055/a-2312-1073 https://www.ddg.info/fileadmin/user_upload/DuS_2024_S02_Praxisempfehlungen_Freckmann_Gluckosemessung.pdf

Autor:in
Stephan Hillig
Dipl.-Psych. Stephan Hillig
Stephan Hillig ist Diplom-Psychologe und Content-Manager. Er studierte Psychologie, Psychiatrie und Neurologie und arbeitete danach über zehn Jahre als Medizin-Journalist, Redakteur und Ressortleiter in verschiedenen Verlagen und für unterschiedliche Zeitschriften. Am liebsten schreibt er über Gesundheitsthemen, die zeigen, wie eng und kraftvoll Körper und Psyche miteinander verzahnt sind, sowie Texte, die Menschen dabei unterstützen, gesund zu bleiben oder schnell wieder zu werden.
)
Geprüft von
Dr. Benjamin Jaghutriz
Director R&D and Global Medical Affairs
Facharzt für Innere Medizin, Endokrinologie und Diabetologie
)
)